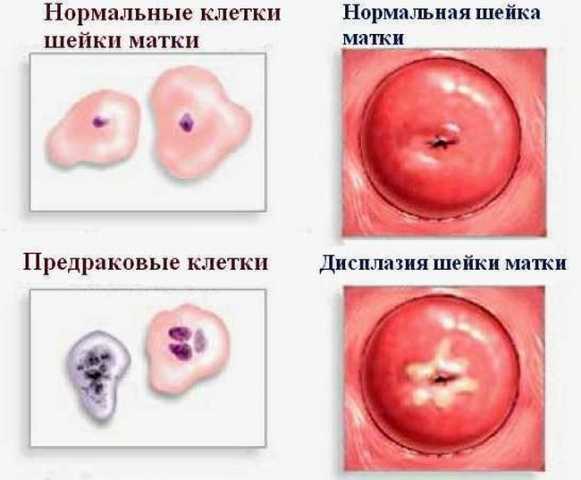
В последние годы наблюдается стремительный рост числа онкологических патологий, в частности, рака шейки матки. Однако, его развитие нельзя назвать неожиданным явлением. Это опасное заболевание является результатом предракового состояния, которое называется дисплазия шейки матки.
Дисплазия шеечной части матки характеризуется развитием симптомов патологического состояния, при котором возникают структурные изменения эпителиальных клеток. По-другому эта болезнь называется внутриэпителиальным образованием шейки матки, а также CIN 1, 2, 3.
Дисплазия нуждается в обязательном лечении. Без адекватного лечения легкая степень патологии переходит в рак приблизительно через пять лет, в то время как при средней и тяжёлой форме этот процесс занимает три и один год соответственно.
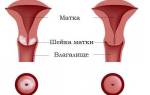
Шейка матки соединяет мышечный орган и влагалище посредством узкого канала, который называется цервикальным. В полость матки открывается его внутренний зев, а во влагалище наружный. Шеечный или цервикальный канал выстлан эпителием, который называется цилиндрическим. Кроме того, канал содержит специальные железы, вырабатывающие защитную от распространения инфекции слизь.
Практически весь остальной эпителий шейки матки выстилают плоские многослойные клетки. Шейка состоит из двух частей:
- надвлагалищной,
- влагалищной.
Большая часть шейки матки скрыта в малом тазу. При гинекологическом осмотре можно визуализировать лишь её влагалищную часть.
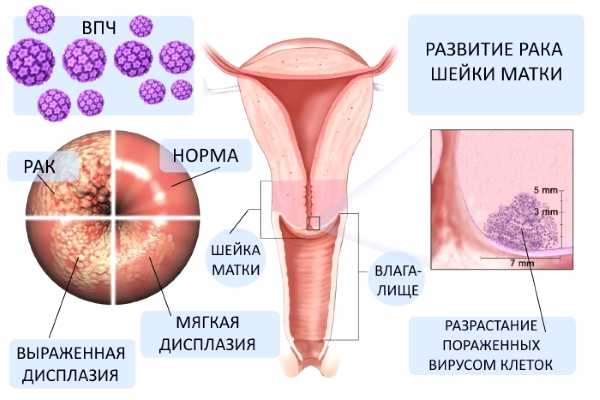
Область, в которой один вид эпителия меняется на другой, является трансформации. Она изначально считается достаточно уязвимой, что объясняет локализацию большинства злокачественных опухолей именно в этой зоне.
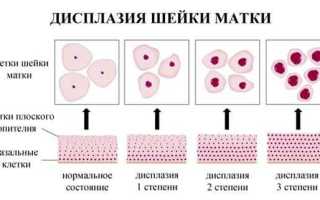
Эпителий шейки матки является неоднородным и представлен несколькими слоями.
- Глубокий или базальный. Этот слой является основным. Он отделяется от мышц и сосудов, которые называются стромой или базальной мембраной, соединительной тканью. Базальный слой содержит молодые незрелые клетки с одним крупным ядром округлой формы. Клеточные элементы непрерывно делятся и поднимаются в другие слои, постепенно уплощаясь.
- Промежуточный. Этот средний слой состоит из созревающих клеток.
- Поверхностный. На поверхности эпителия созревшие клетки являются плоскими и содержат маленькое ядро.
При симптомах дисплазии деление на слои утрачивается, а сами клетки приобретают признаки атипии. Нетипичные или атипичные клетки содержат несколько ядер и имеют разные формы.
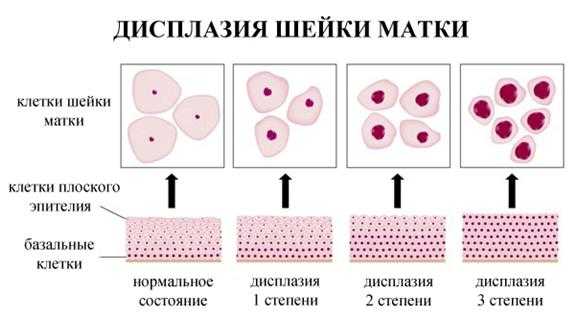
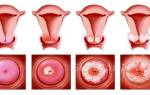
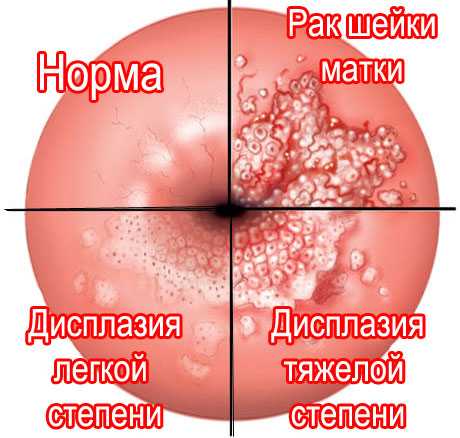
Патология может иметь различную степень. Деление дисплазии на степени осуществляется в зависимости от распространённости атипичных клеток.
1 степень или CINI. По-другому такая дисплазия называется лёгкой и характеризуется поражением толщины эпителия примерно на треть.
2 степень или CINII. При умеренной дисплазии патологический процесс наблюдается на глубине, охватывающей более половины эпителия.
3 степень или CINIII. Тяжёлая дисплазия или неинвазивный рак, отличается локализацией атипичных и раковых клеток на поверхности эпителия без симптомов прорастания в строму.
Более половины диагностированных случаев дисплазии относятся к тяжёлой форме, лечение которых является обязательным. У молодых женщин атипичные клетки чаще всего располагаются во влагалищной части шейки матки, а у представительниц после сорока лет в цервикальном канале.
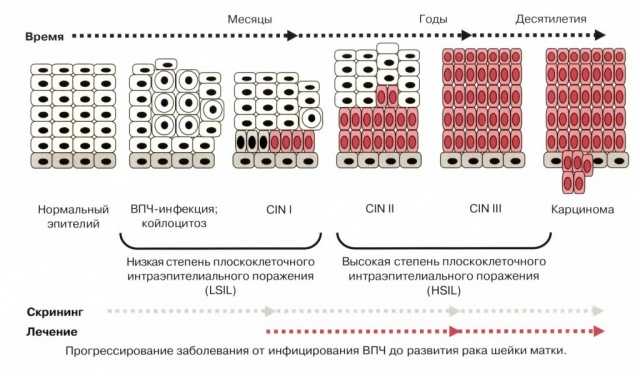
Учёные выявили связь между ВПЧ и возникновением дисплазии. Современная гинекология считает заражение ВПЧ высокоонкогенных типов главной причиной патологического процесса.
После внедрения в клетку, вирус вызывает её структурные изменения. Деление на слои утрачивается, а клеточные элементы приобретают симптомы атипии.
ВПЧ не всегда приводит к развитию дисплазии шейки матки. Обычно, при хорошем функционировании иммунной системы, вирус самостоятельно покидает организм без лечения. Однако, под воздействием некоторых неблагоприятных факторов, вирус способен вызывать клеточные изменения.
Учёные выделяют несколько неблагоприятных факторов, которые могут привести к дисплазии шейки матки.
- Ослабление защитных сил организма. При ухудшении местного иммунитета изменяется количество иммуноглобулинов слизи шеечного канала, что вызывает частые обострения вируса.
- Эндокринные и гормональные расстройства. Эти нарушения нередко возникают во время беременности, лечения гормональными препаратами, при менопаузе и применении комбинированных оральных контрацептивов.
- Роль наследственности. Дисплазия чаще возникает у женщин с отягощённым семейным анамнезом.
- Воспалительные и инфекционные заболевания. Хронические патологические процессы нередко провоцируют клеточные мутации. Существенное значение в развитии дисплазии имеет сочетание нескольких половых инфекций, например, ЦМВ и герпеса.
- Доброкачественные образования половых органов. Папилломы и кондиломы в некоторых случаях могут перерождаться в злокачественную опухоль.
- Половые контакты в раннем возрасте. Эпителий до восемнадцати лет является незрелым, что объясняет его восприимчивость к инфекциям и повреждениям.
- Беспорядочный характер интимной жизни. Частая смена партнёров увеличивает возможность заражения различными инфекциями и возникновения дисплазии.
- Многократные беременности и роды. Во время естественных родов шейка матки подвергается травмированию, которое может привести к клеточной мутации.
- Хирургическое лечение. Частые аборты, выскабливания являются фактором появления симптомов атипии.
- Несоблюдение правил интимной гигиены половым партнёром. Установлено, что смегма, которая накапливается под областью крайней плоти, может оказывать канцерогенное воздействие. Если у полового партнёра ранее была диагностирована онкология члена, это также является фактором появления дисплазии.
- Нехватка некоторых витаминов и микроэлементов. Дефицит в организме витаминов А, С повышает риск перерождения клеток.
- Курение. Вредные вещества, которые содержатся в табачном дыме, многократно увеличивают возможность заболеть дисплазией и раком шейки матки.
Для развития процессов атипии необходимо воздействие нескольких неблагоприятных факторов.
Симптомы заболевания в подавляющем числе случаев отсутствуют. Начальная степень характеризуется скрытым течением. Дисплазия чаще всего выявляется во время планового осмотра и при использовании специальных методов обследования у гинеколога.
Характерные симптомы для дисплазии не свойственны. Клиническая картина развивается при сопутствующих заболеваниях. В такой ситуации могут появиться следующие симптомы:
- интенсивные выделения, которые могут сопровождаться неприятным запахом,
- дискомфорт во влагалище, включающий зуд и жжение,
- контактные выделения при половом акте или осмотре гинекологом,
- тянущие тазовые боли,
- папилломы и кондиломы половых органов.
Симптомы присутствуют у незначительного количества женщин. Зачастую характерные симптомы говорят о прогрессировании дисплазии и развитии запущенной степени. При появлении тревожных симптомов и признаков необходимо обратиться к врачу, выполнить необходимое обследование и начать лечение.
Своевременная диагностика обеспечивает эффективность лечения. Поскольку дисплазию обычно не сопровождают симптомы, женщине следует регулярно проходить диагностику, которая включает следующие основные методы.
- Мазок на онкоцитологию. Это один из самых доступных и ценных методов, который позволяет определить атипичные клетки и воспалительный процесс. Цитологическое исследование считается одним из скрининговых методов, который следует выполнять каждые шесть месяцев.
- Гинекологический осмотр. Метод является базисным и достаточно информативным, особенно при поздней степени дисплазии. Врач при помощи гинекологического зеркала может определить симптомы, характерные для заболевания. В качестве таких симптомов гинекологи отмечают изменение окраса и разрастания слизистой, а также наличие изъявлений и образований.
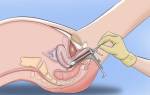
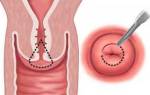
- Кольпоскопия. Метод рекомендуется при выявлении симптомов дисплазии в процессе гинекологического осмотра и цитологического исследования. Зачастую применяется расширенная кольпоскопия, которая выполняется посредством использования специальных реагентов.
- Биопсия. Метод назначается, если кольпоскопия и мазок на онкоцитологию показали противоположные результаты. Биопсия представляет собор забор образца ткани для гистологической диагностики, которую проводят в лаборатории.
- ПЦР-исследование. Этот метод позволяет выявить типы ВПЧ, характеризующиеся высокой онкогенностью. Как и мазок на онкоцитологию, анализ на ВПЧ является скрининговым методом.
В целом лечение дисплазии шейки матки зависит от нескольких критериев. При назначении лечения учитывается степень болезни, наличие симптомов и возрастная группа пациентки. При заболевании лёгкой степени у молодых женщин лечение дисплазии шейки матки обычно не назначается. Врачи применяют так называемую наблюдательную тактику, в рамках которой пациентка регулярно посещает гинеколога и выполняет рекомендуемые ей методы исследования. Если возникает риск перехода в среднюю и тяжёлую стадию, назначается соответствующее лечение.
В современной гинекологии применяется комплексное лечение дисплазии шейки матки, которое может быть:
- консервативным,
- хирургическим.
Консервативное медикаментозное лечение обычно назначается с целью подготовки к хирургическому вмешательству, терапии сопутствующих патологий и при дисплазии начальной степени. В рамках консервативного лечения применяются:
- противовирусные, антибактериальные, противовоспалительные, противогрибковые средства,
- иммуностимулирующие и иммуномодулирующие препараты,
- комплексные витамины.
Зачастую лечение при дисплазии предполагает применение хирургических методов. В современной гинекологии используются следующие методы, относящиеся к хирургическому лечению:
- диатермокоагуляция,
- радиоволновое лечение,
- криодеструкция,
- лазерная вапоризация.
Диатермокоагуляция считается самым травматичным методом лечения, который применяется только у рожавших женщин, в связи с риском образования рубцовой ткани.
При дисплазии шейки матки рекомендована конизация, подразумевающая конусовидное иссечение тканей. При запущенном заболевании может потребоваться ампутация шейки матки.
Адекватное лечение при дисплазии шейки матки отличается высокой эффективностью. В случае полного излечения пациентка сможет реализовать репродуктивную функцию и благополучно выносить ребёнка.
Мнение врачей:
Дисплазия шейки матки – это предраковое состояние, которое требует внимательного медицинского вмешательства. Врачи обычно рекомендуют комбинированный подход к лечению дисплазии, включающий в себя методы хирургического и консервативного лечения. Одним из основных методов является криодеструкция, при которой пораженные ткани уничтожаются холодом. Также применяются методы электрокоагуляции и лазерной терапии. Важно отметить, что выбор метода лечения зависит от степени дисплазии, возраста пациентки и ее общего состояния. Регулярное наблюдение и своевременное обращение к врачу помогут успешно справиться с этим заболеванием.
Опыт других людей
Методы лечения дисплазии шейки матки вызывают разносторонние мнения среди людей. Одни считают, что консервативные методы, такие как наблюдение и регулярное обследование, являются достаточно эффективными. Другие же утверждают, что для более серьезных случаев необходимо применять хирургическое вмешательство. Существует также мнение о целесообразности комбинированного подхода, включающего как медикаментозное лечение, так и физиотерапию. Важно помнить, что выбор метода лечения должен быть индивидуализированным и основываться на рекомендациях специалистов, учитывая особенности каждого конкретного случая.

Частые вопросы
Какое лечение назначают при дисплазии шейки матки?
Лечение дисплазии шейки матки Врачи используют деструкцию или эксцизию патологически измененного эпителия. Проще говоря, его разрушают или удаляют.

Как убирают дисплазию?
Криодеструкция. Метод подразумевает применение жидкого азота, который замораживает и разрушает ткани. … Петлевая электроэксцизия. … Радиоволновая терапия. … Иссечение с помощью лазера. … Классическая конизация шейки матки с использованием скальпеля.
Можно ли вылечить дисплазию шейки матки без операции?
Целью лечения является удаление патологически измененных участков. Консервативное лечение без хирургического удаления измененных тканей при лечении дисплазии шейки матки 3 степени неэффективно. Излечение возможно только с помощью операции.
Нужно ли делать операцию при дисплазии шейки матки?
Наличие дисплазии 2 степени всегда требует хирургического лечения, так как состояние относится к предраковым. При проведении оперативного лечения дисплазии шейки матки 2 стадии важно удалить все участки, измененные патологическим процессом.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-гинекологу для точного диагноза и назначения соответствующего лечения. Самолечение может ухудшить состояние.
СОВЕТ №2
При дисплазии шейки матки особенно важно следить за своим здоровьем: вести здоровый образ жизни, отказаться от вредных привычек, регулярно проходить обследования.
СОВЕТ №3
Изучите возможные методы лечения дисплазии шейки матки, обсудите их с врачом и выберите наиболее подходящий вариант для себя.