Среди фоновых и предраковых патологий шейки матки выделяется такое гинекологическое заболевание, как лейкоплакия шейки матки. Причины возникновения и развития лейкоплакии до конца не изучены. Остаётся также спорным вопрос о том, как следует лечить патологию.
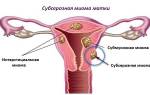
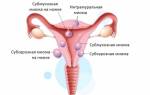
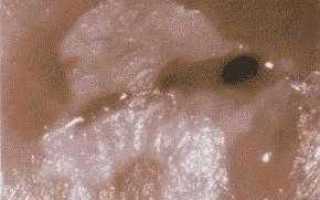
Лейкоплакия характеризуется изменением эпителиальной ткани шейки матки и влагалища. В результате патологического процесса при лейкоплакии шейки матки наблюдается ороговение и утолщение слизистой, что приводит к появлению белых пятен. В норме эпителий шейки матки не является ороговевающим и имеет равномерную толщину. При прогрессировании болезни изначально появляется белый налёт, который со временем превращается в выступающие над поверхностью здоровой ткани пятна.
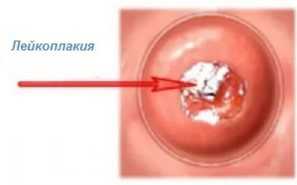
Лейкоплакия шейки матки является опасной патологией, которую необходимо обязательно лечить. Связано это с тем, что при воздействии неблагоприятных факторов не исключено развитие злокачественной опухоли.
Гинекологи выделяют несколько этапов в развитии лейкоплакии шейки матки. Стадии прогрессирования патологии определяют её разделение на разновидности.
- Простая. Начальная стадия лейкоплакии отличается бессимптомным развитием. Диагностика в начале заболевания осуществляется во время гинекологического осмотра. Врач отмечает возникновение незначительно возвышающихся белых пятен, которые могут кровоточить при затрагивании. В некоторых случаях определить раннюю форму лейкоплакии без специальных исследований не представляется возможным.
- Бородавчатая. Наблюдается наслаивание друг на друга белых пятен, которые значительно возвышаются над поверхностью здорового эпителия. На этой стадии шейка матки имеет бугристую поверхность. Именно бородавчатую форму следует лечить с особой тщательностью, так как согласно данным статистики, такая патология чаще всего приводит к онкологии.
- Эрозийная. При такой стадии появляются трещины, эрозии и изъявления на патологических участках. При отсутствии лечения на эрозивном этапе может возникнуть рак шейки матки.
Прогрессирование лейкоплакии нередко приводит к распространению белых бляшек на слизистую шеечного канала и влагалища, что вызывает выраженную клиническую картину и усложняет лечение патологии.
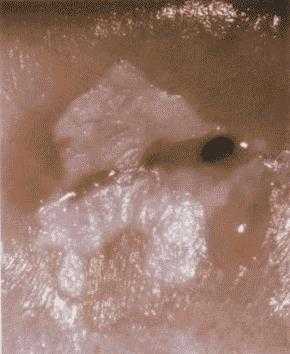
Гинекологи относят лейкоплакию к достаточно загадочному заболеванию, так как механизмы её возникновения и дальнейшего прогрессирования не до конца изучены.
Среди возможных причин появления лейкоплакии шейки матки учёные рассматривают:
- старт интимных отношений в раннем возрасте,
- эндокринные расстройства,
- хронические воспаления и инфекции,
- нарушение функционирования яичников,
- наличие других фоновых состояний шеечной части,
- частые хирургические вмешательства, приводящие к травме половых органов,
- иммунный дисбаланс.
В целом, причины развития лейкоплакии можно объединить в две большие группы.
- Внутренние или эндогенные. Это факторы, которые возникают в самом организме, например, гормональные и эндокринные расстройства.
- Внешние, то есть экзогенные. В качестве таких причин рассматривают повреждающее воздействие на матку в процессе хирургических вмешательств, прижиганий или инфицирования.

Учитывая причины возникновения лейкоплакии, можно выделить женщин, входящих в группу риска:
- женщины с нарушениями цикла,
- больные, перенёсшие эрозию,
- пациентки, имеющие частые воспалительные и инфекционные патологии репродуктивной сферы.
Как правило, для возникновения лейкоплакии необходимо сочетание нескольких неблагоприятных факторов. Определение причины развития лейкоплакии имеет большое значение для назначения эффективного лечения.
Симптоматика болезни зачастую носит скрытый характер. У значительного количества женщин лейкоплакия протекает бессимптомно и выявляется случайно при обследовании у гинеколога.
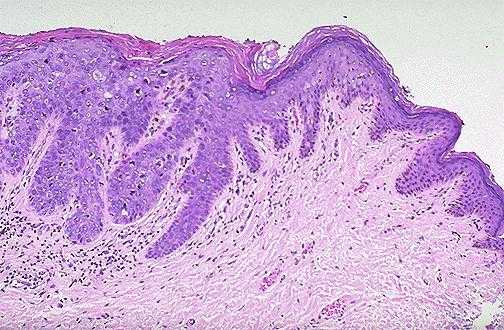
Выраженность симптомов при заболевании также зависит от стадии патологического процесса. По мере развития лейкоплакии характерные признаки могут нарастать.
Часто клиническая картина при лейкоплакии возникает в связи с присоединением половых инфекций, что вынуждает женщину обращаться к врачу и лечить заболевание.
Симптомы при лейкоплакии шейки матки включают:
- дискомфорт во влагалище, сопровождающийся сухостью, жжением, покалыванием и зудом,
- сукровичные и контактные выделения,
- появление трещин и ссадин,
- обильные бели.

Для подтверждения диагноза, кроме визуального осмотра, применяются различные методики.
- Кольпоскопия. В гинекологической практике используются две разновидности этого исследования: простая и расширенная кольпоскопия. Расширенная кольпоскопия применяется для обнаружения атипичных участков. Во время процедуры на шейку матки наносятся специальные растворы. Патологические участки не прокрашиваются, что указывает на их атипию.
- Цитологическое исследование. Для выявления воспаления и нетипичных клеток выполняется мазок на онкоцитологию. Врач производит забор материала с разных участков шейки матки. Впоследствии биологический материал исследуется под микроскопом.
- Биопсия. Метод рекомендован при получении противоположных результатов кольпоскопии и цитологического исследования. Это самый достоверный метод исследования, позволяющий определить стадию патологии, чтобы лечить её более эффективно. Процедура проходит под контролем кольпоскопа и представляет собой забор образца ткани для исследования в лаборатории.
- Выскабливание области цервикального канала. Процедура применяется при онкологической настороженности.
- Бакпосев, общий мазок и ПЦР-диагностика. Эти анализы проводят с целью выявления половых инфекций и оценки влагалищной микрофлоры.
- Иммунограмма. Этот метод исследования назначают для определения нарушений со стороны иммунной системы.
Объём диагностического исследования определяет врач исходя из клинической картины и жалоб пациентки.
Лейкоплакия относится к заболеваниям, которые следует немедленно лечить из-за возможного развития злокачественной опухоли. При отсутствии адекватного лечения не исключено перерождение эпителиальной ткани.
Лечение лейкоплакии шейки матки может быть:
- консервативным,
- хирургическим.
Консервативное лечение применяется при возникновении сопутствующих патологий и подразумевает прием различных лекарств. Медикаментозное лечение при лейкоплакии включает в себя использование следующих препаратов:
- антибактериальных, противовирусных, противогрибковых,
- противовоспалительных,
- гормональных,
- антисептических,
- иммуностимулирующих и иммуномодулирующих.
Медикаментозное лечение также необходимо перед хирургическим вмешательством.
Зачастую лейкоплакию шейки матки приходится лечить хирургическими способами. Хирургическое лечение является более эффективным по сравнению с консервативной терапией.
Лечить лейкоплакию хирургически можно с помощью современных тактик.
- Химическая коагуляция. Метод заключается в нанесении на шейку матки химических веществ, разрушающих патологический эпителий.
- Криодеструкция. Во время манипуляции врач воздействует на поражённые ткани жидким азотом, который промораживает участки с атипией. Лечить лейкоплакию таким методом можно даже нерожавшим женщинам благодаря отсутствию осложнений и травматизации. Однако, после процедуры не исключено укорочение шейки, что может отрицательно повлиять на вынашивание последующей беременности.
- Электрокоагуляция. Эта методика является самой часто используемой процедурой для лечения лейкоплакии из-за своей доступности. Тем не менее, современные врачи стараются не лечить заболевания столь травматичным методом, при котором происходит повреждение как патологического, так и здорового эпителия. В связи с этим, электрокоагуляция не выполняется у нерожавших женщин.
- Радиоволновое лечение. Это современный щадящий метод, который выполняется при помощи бесконтактного аппарата Сургитрон. В процессе вмешательства происходит нагревание и выпаривание атипичных клеток без поражения здоровых тканей.
- Лазерная вапоризация. Лечение при помощи лазерного луча относится к самым эффективным методам лечения. Такая манипуляция абсолютно безболезненна и не сопровождается осложнениями, в связи с чем применение лазера в борьбе с лейкоплакией может быть рекомендовано нерожавшим девушкам. Лечить этим методом рекомендовано даже беременных пациенток.
В отличие от криодеструкции, лазерный луч способен проникать на сравнительно большую глубину, что объясняет высокую эффективность методики. Процедура является бескровной и не оставляет рубцовой ткани.
Хирургическое лечение должно проводиться в начале менструального цикла. Вмешательство осуществляется в рамках амбулаторного лечения. После осуществления процедур женщине рекомендовано выполнять следующие рекомендации:
- соблюдать половой покой в течение месяца,
- во время выполнения гигиенических процедур пользоваться душем,
- придерживаться правил интимной гигиены,
- избегать чрезмерной физической активности и подъёма тяжестей.
После хирургического лечения не исключено возникновение рецидива заболевания. В связи с этим, прежде чем лечить, врач подбирает адекватную медикаментозную терапию, воздействующую на причину лейкоплакии.
В гинекологии важная роль отводится своевременной профилактике патологии. Известно, что профилактика лейкоплакии шейки матки способствует предупреждению предраковых и онкологических заболеваний.
В качестве мер профилактики можно отметить:
- соблюдение интимной гигиены при помощи специальных средств,
- систематическое использование настоев трав для туалета половых органов,
- отказ от ношения белья из синтетических тканей, которое может привести к ощущению дискомфорта,
- соблюдение культуры половой жизни,
- применение презерватива в качестве предохранения от нежелательной беременности,
- употребление достаточного количества витаминов с пищей, ограничение солёных, острых блюд, а также алкоголя и кофе.
Для своевременного выявления заболевания гинекологи рекомендуют регулярно проходить обследование и, при обнаружении патологического процесса, обязательно его лечить. Отсутствие адекватного лечения может привести к онкологии шейки матки.
Мнение врачей:
Лейкоплакия шейки матки – это предраковое состояние, которое требует внимательного наблюдения и своевременного лечения. Врачи рекомендуют начать лечение лейкоплакии шейки матки с устранения причин, способствующих её развитию, таких как курение, хронические воспалительные процессы и гормональный дисбаланс. Для улучшения состояния слизистой оболочки шейки матки могут применяться противовоспалительные препараты, витамины и иммуномодуляторы. В случае выявления патологических изменений, врач может назначить криодеструкцию или лазерную коагуляцию для удаления пораженных участков. Важно помнить, что регулярное наблюдение и своевременное лечение лейкоплакии шейки матки позволяют предотвратить развитие рака этого органа.
Опыт других людей
Лейкоплакия шейки матки – это серьезное заболевание, требующее внимательного и компетентного подхода к лечению. Многие женщины, столкнувшись с этим диагнозом, делятся своим опытом и советами. Они подчеркивают важность регулярного медицинского наблюдения и своевременного обращения к специалистам. Некоторые отмечают, что важно следить за своим образом жизни, включая здоровое питание, отказ от вредных привычек и регулярные физические нагрузки. Другие рекомендуют обратить внимание на альтернативные методы лечения, такие как фитотерапия или гомеопатия. Однако основное мнение среди женщин – это не откладывать визит к врачу и следовать его рекомендациям, чтобы успешно справиться с лейкоплакией шейки матки.

Частые вопросы
Можно ли вылечить Лейкоплакию медикаментозно?
Медикаментозное лечение лейкоплакии вульвы назначается на начальных стадиях заболевания, при отказе пациента или отсутствии возможности лазерного воздействия, в качестве поддерживающего курса. Так как медицина до сих пор не знает точных механизмов развития болезни, настоящего патогенетического лечения не существует.

Нужно ли удалять Лейкоплакию?
Лейкоплакия может перерождаться в раковые клетки поэтому удалять ее необходимо. Лучшим способом который минимизирует повреждения шейки является лазерная вапаризация.
Почему появляется лейкоплакия шейки матки?
Причины лейкоплакии шейки матки Внешние — инфекционные, включая заболевания вызванные вирусом папилломы человека (ВПЧ), травматические – аборты, роды, неадекватное лечение заболеваний шейки матки (интенсивное медикаментозное лечение), оперативные вмешательства на шейке матки (в частности, диатермокоагуляция).
Как избавиться от лейкоплакии?
Электрокоагуляция. Воздействие на участки измененной ткани электрическим током,Химическая коагуляция. Удаление измененных клеток химическими составами,Криодеструкция. Воздействие на лейкоплакию холодом,Лазерная терапия. Выжигание пораженной ткани лазерным лучом,Радиоволновая терапия.
Полезные советы
СОВЕТ №1
Обратитесь к врачу гинекологу для точного диагноза и назначения соответствующего лечения. Самолечение может быть опасным.
СОВЕТ №2
Избегайте курения и употребления алкоголя, так как это может усугубить состояние лейкоплакии шейки матки.
СОВЕТ №3
Следите за гигиеной интимных зон, используйте мягкие гигиенические средства, чтобы предотвратить раздражение и инфекции.