Наверное, вы не раз слышали, что человек на 70% состоит из воды. А для новой жизни внутри женщины околоплодные воды — это ещё и среда обитания, важная для роста и развития. Зачем контролируют показатели околоплодной жидкости и что происходит с плодом, если с этой жидкостью что-то не так, читайте внимательно.
Для чего и из чего «сделаны» околоплодные воды
Околоплодные воды (амниотическая жидкость) — необходимая часть системы жизнеобеспечения нового организма в утробе матери. 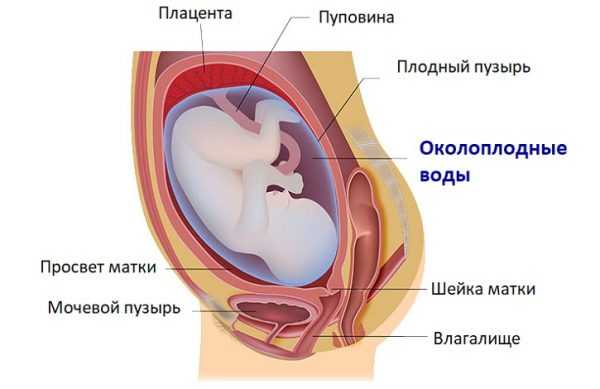
Эта жидкость постоянно циркулирует и обновляется. 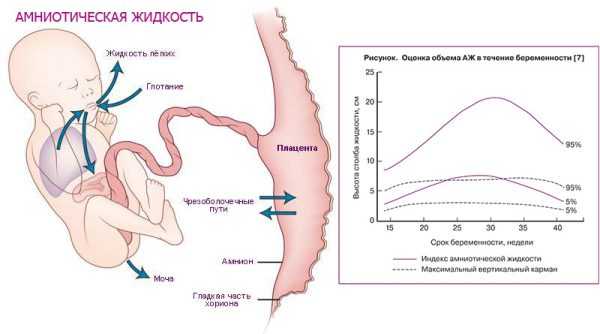
Механизмы, влияющие на объём околоплодных вод, включают в себя такие процессы:
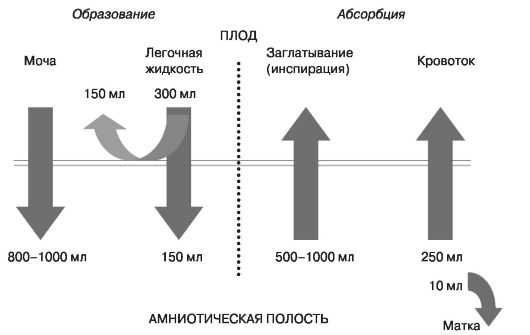
- проглатывание вод плодом. Ежедневно плод заглатывает в среднем от 500 до 1000 мл околоплодных вод. Проблемы с глотанием могут быть причиной полигидрамниона (многоводия) и возникают по разным причинам:
- отсутствие просвета в одном из отделов желудочно-кишечного тракта,
- кислородный голод плода,
- ошибки в передаче нервных импульсов к мышцам,
- нарушения в работе мозга.
- мочеиспускание плода. Со второго триместра мочеотделение плода, нестрадающего почечной недостаточностью, считается основной частью вод вокруг плода, в третьем триместре объём мочи достигает в среднем объёма в 800–1000 мл в день. И поэтому изменение в объёме отделения мочи напрямую влияет на общий объём вод,
- выделение слюнных и слизистых желез и жидкость, выделенная лёгочным эпителием плода составляет порядка 150–300 мл в сутки,
- поглощение околоплодных вод происходит через внутренние поры и каналы оболочек амниона и хориона, неустанно перемещающих субстанции, выделенные кровяной системой плода и плаценты и другие продукты обмена.
Видео: доктор-гинеколог Е. Березовская о значении определения количества околоплодных вод в диагностике патологий беременности
Амниотическая жидкость несёт множество полезных функций для оберегания плода и благоприятного течения беременности:
- насыщение растущего организма пищей и кислородом через заглатывание их плодом и проникновения через кожные покровы,
- контроль за параметрами среды вокруг плода, а именно:
- постоянностью внутриматочного давления,
- температурным режимом в пределах 37 градусов,
- обменом веществ между матерью и плодом,
- шумовым фоном с заглушением излишне резких звуков, способных потревожить или испугать плод.
- защита от неблагоприятных воздействий:
- от механических повреждений, если женщина резко падает на живот или травмирует ткани живота,
- от инфекций с помощью антител, содержащихся в водах.
- обеспечение свободы перемещений внутри матки,
- тренировка лёгких и мочевыделительной системы постоянным заглатыванием и мочевыделением вод плодом,
- предотвращение слипания растущих частей тела друг с другом и с окружающими тканями,
- влияние на подготовку шейки матки к родам при помощи содержащихся в водах гормонов.
Биохимический состав околоплодных вод относительно стабилен, меняются концентрации веществ от триместра к триместру в связи с увеличивающимися потребностями плода. Примерный состав вод следующий:
- вода,
- чешуйки наружного слоя кожи, первородной смазки и пушковые волосы плода,
- бикарбонаты,
- оксид фосфора PO2,
- натрий,
- калий,
- кальций,
- глюкоза,
- билирубин,
- креатинин,
- триглецириды,
- мочевина,
- щелочная фосфатаза,
- общий белок,
- жиры,
- углеводы,
- ферменты,
- гормоны, способствующие сокращению матки, например, окситоцин,
- иммуноглобулины,
- микроэлементы порядка,
- антитела.
Каждый час обновляется порядка 500 мл околоплодных вод, а полное обновление занимает порядка трёх часов.
Контроль показателей околоплодных вод
В течении всей беремености женщина не раз сдаёт общие анализы крови и мочи, но не менее важным являются и скрининговые исследования, во время которых оценивается и околоплодная жидкость.
Значение околоплодных вод настолько важно для оценки жизнеспособности плода, что необходимость их контроля не вызывает сомнений. Данные, полученные во время исследования, говорят о многом:
- определяют гипоксию плода и её степень,
- устанавливают такие патологии, как многоводие или маловодие,
- помогают вынести решение о готовности плода к самостоятельному вдоху-выдоху и способе ведения родов,
- дают возможность оценить нарушения обменных процессов плода,
- дают прогноз возможности ухудшения состояния как новорожденного, так и матери после родов,
- подтверждают или опровергают риски генетических отклонений плода.
Достоверность измерений зависит прежде всего от квалификации специалиста и точности оборудования, а также от правильности установленного срока беременности, ведь все количественные показатели сравниваются с нормами для конкретной недели беременности.
Диагностика показателей околоплодных вод
Околоплодные воды меняются в зависимости от состояния плода и поэтому так важно регулярно контролировать их параметры. Для этого используются инвазивные и неинвазивные методы диагностики:
- Неинвазивные, без проникновения внутрь плодного пузыря. К ним относится УЗИ, устанавливающее количество вод и величины вертикальных карманов для расчёта индекса амниотической жидкости.
- Инвазивные, к которым относятся:
- амниоскопия — трансцервикальная процедура осмотра нижнего полюса плодного яйца для визуального выявления нарушения состава вод. В динамике проводится один раз в два дня. Достоинства метода:
- мгновенное получение показателей околоплодной жидкости на основе осмотра. После визуальной оценки принимается решение о способе родоразрешения,
- отсутствие травматичности оболочек иглами и другими острыми предметами, способными нарушить целостность,
- отсутствие обезболивания из-за того, что неприятных ощущений процедура не вызывает, лишь небольшой дискомфорт от введения тубуса для лучшего осмотра.
Если осмотру мешает слизистая пробка, её осторожно удаляют с помощью тупфера, специального зонд-тампона
- амниоцентез — это забор 3–30 мл плодных вод с помощью прокола амниотических оболочек. Повтор процедуры возможен через 2 недели для проверки успеха терапии. Его преимущества:
- оценка вод с помощью лабораторных приборов, а значит субъективность оценки исключается,
- получение информации о составе вод, цвете и консистенции, с исследованием состава взвешенных частиц и примесей крови и мекония,
- получение материала для исследования биохимического состава вод, уровня в них гормонов, антител, наличия опухолей и других поражений тканей и установления генетических патологий,
- определение пола ребёнка,
- обнаружение генетических пороков развития и внутриутробных инфекций плода, таких как ВИЧ, краснуха, цитомегалия.Процедуру амниоцентеза всегда выполняют под ультразвуковым контролем, выбирая наиболее удобное место пункции в зависимости от расположения плаценты и мелких частей плода: через передний свод влагалища, канал шейки матки или задний свод влагалища
.
- амниоскопия — трансцервикальная процедура осмотра нижнего полюса плодного яйца для визуального выявления нарушения состава вод. В динамике проводится один раз в два дня. Достоинства метода:
Таблица: инвазивные методики оценки околоплодных вод
| Вид обследования | Показания | Ограничения и противопоказания к использованию метода, его недостатки | Как проводиться | Возможные осложнения |
| Амниоскопия |
|
|
|
|
| Амниоцентез |
|
|
|
|
Видео: акушер-гинеколог М. Борец о процедуре амниоцентеза
Нормы показателей околоплодных вод и допустимые отклонения от нормы
Околоплодные воды подлежат пристальной оценке. Оценивается как их внешний вид, так и количественные и качественные характеристики, которые сравниваются с нормативными.
Для оценки околоплодных вод приняты определённые параметры контроля:
- Цвет. Обычный цвет жидкости — светлый, прозрачный, молочный с небольшими хлопьями примесей или взвеси. Нормальным считается также лёгкая примесь крови, когда воды мутновато-жёлтого цвета, что говорит о частичном раскрытии шейки матки и подготовке организма к скорым родам. Зная их нормальный оттенок, любое окрашивание вод в другой цвет — сигнал о нарушениях жизнедеятельности плода:
- зелёные воды — средняя тяжесть гипоксии плода или примеси первородного кала мекония,
- тёмно-зелёная — высокая степень гипоксии,
- цвет мясных помоев с включениями интенсивно прокрашенных и малоподвижных хлопьев секрета сальных желёз и компонентов эпидермального барьера кожи — гибель плода,
- желтушный окрас — резус-конфликт или тяжёлая степень несовместимости крови плода и матери.
- Степень прозрачности. По плотности амниотическая жидкость похожа на воду. Если её количество недостаточно и воды более плотные, то в большинстве случаев диагностируют плацентарную недостаточность.
- Запах. Бытует мнение, что запах и вкус амниотической жидкости схож с материнским молоком, поэтому новорождённые дети так охотно тянутся к материнской груди.
- Кислотность. Околоплодные воды имеют слабощелочную или близкую к нейтральной реакцию. Установлено, что рН околоплодных вод при сроке беременности до 12 недель относительно высока и составляет 7,32±0,03. Изменение кислотности среды говорит о нарушениях плода:
- рН=7 — нехватка кислорода у плода лёгкой степени,
- рН=6,7 — гипоксия уже выраженная или развивается гемолитическая анемия с разрушением эритроцитов в крови плода.
- Количество вод. Замер объёма производит специалист во время УЗИ-диагностики. При этом измеряются два параметра:
- Максимальный вертикальный карман MVP или DVP — это самый протяжённый, не занятый частями тела плода и жидкостью пуповины, отрезок амниотической жидкости, что располагается между плодом и передней брюшной стенкой. Патологический диагноз выставляется, если размер отличается от нормы — от 2 до 8 см: · 8 см — пограничный размер. Требуется наблюдение в динамике через 2 недели, · менее 2 см — маловодие, · больше или равно 8 см — многоводие.Опытный специалист может оценить количество околоплодных вод путем визуального осмотра при тщательном продольном сканировании (большое количество жидкости между плодом и передней брюшной стенкой беременной при многоводии, резкое уменьшение количества пространств, свободных от эхоструктур, при маловодий)
- Индекс амниотической жидкости ИАЖ, измеряемый с 16 недель беременности. Количество вод меняется в течение всего периода беременности и зависит от организма женщины. После достижения своего максимума в 36 недели, равного 1200 мл, количество вод постепенно уменьшается и к родам до 600–800 мл. Для более точной оценки количества вод принят ИАЖ, который измеряют с помощью аппарата УЗИ начиная с 16 недели. Нормальным считается индекс в пределах от 8,1 до 18 см. Критическим считается величина ИАЖ менее 50 мм.ИАЖ вычисляется как сумма вертикальных карманов АЖ в четырех (2 верхних и 2 нижних) квадрантах живота беременной, линии деления которых проходят через пупок денщины, а с 20–24 недель — 2 нижних
Видео: специалист УЗИ-диагностики Е. Порозовой о составе околоплодных вод и определении индекса амниотической жидкости
Таблица: нормативные значения амниотического индекса по неделям
| Срок беременности | Средний нормальный показатель в мм | Допустимые отклонения от нормы в мм |
| 16 неделя | 121 | 73–201 |
| 17 | 127 | 77–211 |
| 18 | 133 | 80–220 |
| 19 | 137 | 83–225 |
| 20 | 141 | 86–230 |
| 21 | 143 | 88–233 |
| 22 | 145 | 89–235 |
| 23 | 146 | 90–237 |
| 24 | 147 | 90–238 |
| 25 | 147 | 89–240 |
| 26 | 147 | 89–242 |
| 27 | 156 | 85–245 |
| 28 | 146 | 86–249 |
| 29 | 145 | 84–254 |
| 30 | 145 | 82–258 |
| 31 | 144 | 79–263 |
| 32 | 144 | 77–269 |
| 33 | 143 | 74–274 |
| 34 | 142 | 72–278 |
| 35 | 140 | 70–279 |
| 36 | 138 | 68–279 |
| 37 | 135 | 66–275 |
| 38 | 132 | 65–269 |
| 39 | 127 | 64–255 |
| 40 | 123 | 63–240 |
| 41 | 116 | 63–216 |
| 42 | 110 | 63–192 |
Маловодие и многоводие
При проведении скрининговых проверок на исходе каждого триместра беременности при помощи УЗИ-аппарата измеряется объём амниотической жидкости, который может быть как больше, так и меньше нормативного. Тогда по измеренному объёму жидкости диагностируют маловодие или многоводие:
- маловодие — сниженное количество вод до уровня менее 500 мл, индекс амниотической жидкости — 50 мм и менее или самый глубокий вертикальный карман менее 2 см. Женщина, как правило, проявляет беспокойство от таких проявлений маловодия:
- сильные боли в животе от шевелений ребёнка,
- плод стал менее активен, шевеления стали реже и слабее.
- многоводие — повышенное накопление околоплодных вод, индекс амниотической жидкости — более 25 см или самый глубокий вертикальный карман более 8 см. Такое скопление вод проявит себя признаками:
- при хроническом многоводии (умеренной и лёгкой степени):
- количество околоплодных вод растёт постепенно,
- женщина жалуется:
- на плохое самочувствие,
- одышку,
- затруднённость дыхания,
- умеренное повышение частоты пульса,
- отёки ног,
- боли в животе,
- болезненное натяжение кожи на животе,
- неясные шевеления плода,
- при остром многоводии (тяжёлой степени):
- беременность не удаётся пролонгировать до положенного срока,
- плод часто гибнет или рождается с пороками развития,
- прибывание вод происходит лавинообразно, стремительно, в течение пары суток.
- при хроническом многоводии (умеренной и лёгкой степени):
В 1935 году был зафиксирован случай безводных родов, когда шейный отдел новорожденного был настолько укорочен, что шея была практически незаметна, впоследствии получивший название — болезнь КЛИППЕЛЯ-ФЕЙЛЯ.
Видео: врач Баев О.Р. о многоводии и маловодии
Таблица: характеристики маловодия и многоводия и возможности лечения
| Вид патологии | Причины | Классификация | Диагностика | Последствия для плода и прогноз успешности родоразрешения | Как лечить |
| Маловодие |
|
|
|
|
|
| Многоводие |
|
|
|
|
|
Способы домашней диагностики подтекания околоплодных вод
В последние недели беременности выделения из влагалища заливают подкладочные средства женщины и становятся более похожими на воду. Но из-за частых походов в туалет женщины не проявляют беспокойство по поводу увеличившегося объёма выделений, списывая их на банальное недержание мочи. Но это могут быть и порции околоплодных вод из-за частичного повреждения плодных оболочек. А эти повреждения — идеальные врата для вхождения микробов и бактерий в матку.
Ждать таких состояний стоит тем 20% женщин в положении, у кого установлено:
- частые повышенные спазмы мышц матки из-за тонуса,
- малый объём околоплодных вод,
- хронические инфекции детородных органов,
- патологическое состояние перешейка и шейки матки, из-за чего введён акушерский пессарий.Песса́рий акушерский — это силиконовое или пластмассовое кольцо, которое механически сжимает раскрывшуюся или укороченную шейку матки, помогая сохранить беременность или максимально ее продлить
Известны случаи развития амниональной гидрореи, когда оболочки частично рвутся без начала родовой деятельности и амниотическая жидкость свободно вытекает через места нарушения целостности небольшими порциями, с такой скоростью, что успевает восполниться их недостаток до критически необходимого уровня, и беременность сохраняется.
Один из способов точного установления подтекания вод — амниоцентез, который проводится при резком ухудшении самочувствия ребёнка. Внутрь пузыря шприцом закачивается с помощью иглы порция окрашивающей воды жидкости, а внутрь влагалища вводится тампон. Если оболочки пузыря негерметичены, то тампон пропитается вытекающими окрашенными водами.
Диагностировать у себя подтекание вод можно и дома такими способами:
- одноразовые тесты в виде прокладок. Прокладка, помещённая на нижнее бельё, изменяет цвет на голубой или зелёный, когда пропитывается жидкостью с уровнем pH больше 5, как и у околоплодной жидкости. После окрашивания необходимо достать подкладочный тест и дать ему высохнуть в течении получаса. Если в течении этого времени высыхания окрашенная поверхность прокладки снова изменила цвет на жёлтый, то выделения являются обычной мочой, что бывает при недержании на поздних сроках,
- одноразовые тесты в виде тампонов. Контролируя введение с помощью косметического зеркала, тестовый стержень с жёлтоватым наконечником на 15 секунд вводят глубоко во влагалище и прижимают к одной из стенок. Тест извлекают и дают оценку результата по цвету наконечника, сравнивая с цветовой шкалой на упаковке,
- одноразовые тесты в виде полосок. Для проведения теста необходимо встряхнуть небольшую ёмкость с растворителем и придать ей вертикальное положение. Затем достают из упаковки тампон и вводят глубоко во влагалище на 5–7 см на одну минуту. Далее этот тампон достают из влагалища и погружают в раствор тоже на минуту. Тест после этого больше не пригодится. Берётся тест полоска со стрелками и опускается в тот же самый раствор, оставшийся после промывания тампона на 5 минут. Положительный результат в две полоски от подтекания вод может проявиться раньше, чем истекут положенные пять минут. Всё зависит от обильности вод в общем объёме выделений.
При положительном результате обращение к врачу должно быть максимально быстрым, ведь в большинстве случаев подтекание вод требует скорейшего родоразрешения.
Фотогалерея: тесты для определения подтекания околоплодных вод в домашних условиях
Отзывы женщин, столкнувшихся с проблемами с околоплодными водами во время беременности
К сожалению, женщины в период беременности, если что-то начинает болеть или беспокоить, не сразу обращаются к доктору, а ищут информацию на форумах. Отзывы подтверждают, что вовремя оказанная медицинская помощь помогла многим женщинам выносить и родить здоровых детей, несмотря на обнаруженные многоводие или маловодие. Главное, не затягивать поход к врачу.
привет, у меня многоводие вылезло по узи в 30 нед, живот был огромный, к тому же ставили ещё и крупный плод. Меня сразу положили в больницу, кололи антибиотик цефазолин 2 раза в день, делали капельницы, давали мочегонные препараты, но по узи многоводие не прошло, выписали с этим же диагнозом, через 2 нед мне назначили опять узи, так же было многоводие, но ненаростающее,назначили опять антибиотики Эритромицин и свечи виферон 1, после лечения многоводие не прошло. Так я и ходила до конца беременности с многоводием. Родила раньше на месяц, всё хорошо. А пока в послеродовой лежала у девчонок у многих было многоводие,и ничего до срока доносили. Так что нечего читать страшилки, всё будет хорошо. Сами врачи говорят, уж лучше пусть многоводие чем маловодие!
Ольга Павленко
https://deti.mail.ru/forum/v_ozhidanii_chuda/beremennost/mnogovodie_kto_znaet_chto_delat/
у меня во время беременности тоже на 30 неделе появилось многоводие, хотя по анализам никаких инфекций обнаружено не было. для перестраховки мне прокапали иммуноглобулин человеческий и никаких антибиотиков. родила в срок здоровую девочку. эта патология у многих и рожаеют нормально. здесь самое главное сдать анализы на инфекции и следить за прибавкой вод, главное чтобы резко не увеличивалось количесто!!!
Мама Ани
https://deti.mail.ru/forum/v_ozhidanii_chuda/beremennost/mnogovodie_kto_znaet_chto_delat/
у меня было маловодие в 26–28 недель. вскрылось в стационаре, куда с угрозой положили. не верьте тем кто говорит что ничего страшного. это не смертельно, но прежде всего ненормально, значит что то в организме работает не так и на ребёнке это скажется, хотя бы гипоксией. мне кололи актовигин и магнезию. дотянула до 36 недель.
Nataly-Natalia
https://deti.mail.ru/forum/v_ozhidanii_chuda/beremennost/malovodie_by_bzmn_zcv_mail_ru/
нам маловодие поставили до 20-й недели, точно уже точно не помню. вобщем рано. единственное, что в Ваших силах сделать — помочь малышу облегчить состояние гипоксии (а при маловодии гипоксия плода — 100%, вопрос только насколько Вы ему поможете эту гипоксию облегчить). КАК МОЖНО БОЛЬШЕ гуляйте!!! причём надо не просто сидеть на качельке во дворе, а именно двигаться, чтоб кровь гонялась и к малышу попадало больше кислорода. я ещё на барокамеру ходила курсами. антибиотики тоже пила. рожала трудно, как врачи сказали «насухую», ещё и воды преждевременно отошли.
PersonaGrata ( Марина )
http://www.detkityumen.ru/forum/thread/41715/?page=2
Проблем за беременность может быть немало. Главное, чтобы эти осложнения не коснулись ребёнка в утробе матери. Околоплодные воды, как лакмусовая бумажка, первыми среагируют на ухудшение состояния плода и покажут, что что-то идёт не так. Вам нужно лишь вовремя прийти на скрининговое обследование.


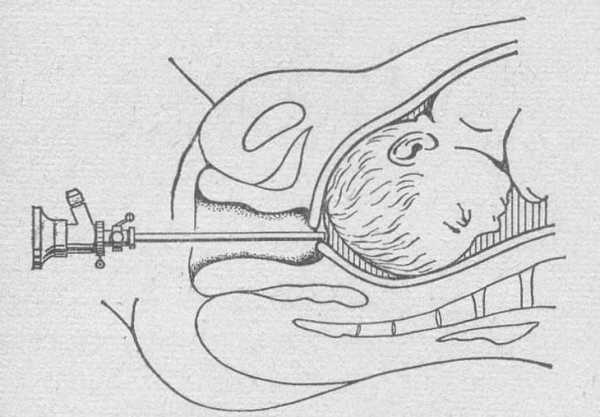 Если осмотру мешает слизистая пробка, её осторожно удаляют с помощью тупфера, специального зонд-тампона
Если осмотру мешает слизистая пробка, её осторожно удаляют с помощью тупфера, специального зонд-тампона