Первичное и вторичное бесплодие представляет собой комплекс патологических состояний половых органов мужчин и женщин, приводящих к невозможности осуществления репродуктивной функции. Ведущими причинами мужского и женского бесплодия являются инфекционные заболевания, врожденные аномалии и нарушения гормональной регуляции половых функций. Лечение базируется на восстановлении эндокринного баланса, анатомических структур, ликвидации последствий инфекционных патологий у женщин и мужчин. Вспомогательные репродуктивные технологии все чаще становятся способом осуществления детородной функции при бесплодии различного уровня.
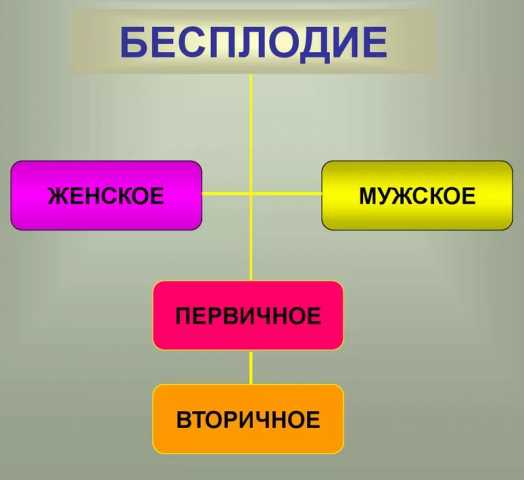
Невозможность воспроизведения потомства на протяжении года активного планирования в медицине называется бесплодием. Различные формы бесплодия диагностируют как у женщин, так и у мужчин. В зависимости от анамнеза женщины и мужчины, причин, вызвавших невозможность рождения ребенка, бесплодие классифицируется следующим образом:
- первичное,
- вторичное.
Первичная форма бесплодия подразумевает абсолютное отсутствие беременностей в жизни. Вторичное наличие хотя бы одного факта зачатия, беременности, родов, замершей беременности, выкидыша на любом сроке. Вторичная форма означает невозможность рождения ребенка в конкретном браке или с определенным половым партнером.
Деление бесплодия на первичное и вторичное основано на акушерско-гинекологическом анамнезе женщины, при этом провокаторы могут быть аналогичными. Например, эндометриоз может стать причиной как первичного, так и вторичного бесплодия. Если женщина имела беременности в анамнезе с начальными стадиями эндометриоза, а последующие факты зачатия и вынашивания невозможны из-за прогрессирования заболевания, то говорят о вторичной форме. В то же время гипоплазия матки может быть причиной только первичного бесплодия, так как аномалии развития маточной полости препятствуют наступлению беременности.
Важно! Заболевания репродуктивной сферы специалисты условно объединяют в первичные и вторичные причины бесплодия.
Среди женщин, неспособных выносить и родить ребенка, диагностируют 60% первичных форм и 40% вторичных форм бесплодия.
Наиболее распространенные причины первичной формы:
- инфекции, передающиеся при половых контактах,
- врожденные пороки развития матки, маточных труб,
- стойкие нарушения нейроэндокринных функций, развившиеся до полового дебюта, включая длительные стрессы, физические нагрузки и болезни.
Провоцирующие факторы вторичного бесплодия:
- непроходимость маточных труб,
- спаечный процесс в области малого таза, маточной полости и в просвете труб,
- хронические инфекции репродуктивного тракта,
- повреждение базального слоя эндометрия после абортов, диагностических чисток,
- преждевременное истощение яичников,
- гормональный дисбаланс, приводящий к ановуляции,
- эндометриоз,
- гиперпластические процессы эндометрия и полипоз,
- шеечный фактор бесплодия,
- иммунологическое бесплодие.
Ряд специалистов выделяют эндометриоз, иммунологическое бесплодие в отдельные формы, не подлежащие классификации.
Одной из наиболее распространенных причин первичного и вторичного бесплодия является трубно-перитонеальная форма, означающая осложнения после перенесенных инфекций, воспалительных процессов на фоне эндометриоза и оперативных вмешательств. Так как в последние десятилетия отмечается рост уровня заболеваемости половыми инфекциями, соответственно, возрастает и количество случаев первичного и вторичного трубно-перитонеального бесплодия.
Помимо половых инфекций, в структуре причин первичного и вторичного бесплодия лидирующую позицию занимают и последствия абортов.
Внимание! Провокатором бесплодия на фоне чисток становится в большей степени не их количество, а качество: после одной некачественной чистки может развиться абсолютное бесплодие, но при этом после нескольких качественных выскабливаний женщина может забеременеть и родить.
Кроме основных причин бесплодия, на невозможность осуществить репродуктивную функцию влияет и смещение возраста наступления первой беременности. Современные женщины стремятся утвердить свои социальные позиции, откладывая планирование на возраст старше 35 лет. Так как патологические факторы, влияющие на состояние половых органов женщины, способны к кумуляции, к 35-ти летнему возрасту их накапливается определенное количество, зачастую не позволяющее забеременеть и родить.
У мужчин проблемы репродуктивного плана подразумевают нарушение функционирования следующих уровней:
- претестикулярный обусловлен гипогонадизмом, заболеваниями органов и систем,
- тестикулярный поражение инфекционно-воспалительным и травматическим процессом ткани яичек,
- посттестикулярный нарушение функций протоков, простаты и семенных пузырьков.
Снижение репродуктивного потенциала может быть связано с психологическими факторами. На фоне длительных психоэмоциональных нагрузок вначале развивается гиперфункция надпочечников, а затем их истощение. На фоне изменения функций этих желез возникает дисбаланс во всей системе: кора-гипоталамус-гипофиз-яичники (яички). У женщин развиваются ановуляторные циклы, которые требуют длительного восстановления, а у мужчин прекращается сперматогенез.
Причинами невозможности зачатия, как правило, считаются стойкие нарушения функций матки, яичников у женщин, яичек у мужчин, и гипоталамо-гипофизарной системы у обеих полов. Приобретенные со временем последствия различных заболеваний могут выступать первичными и вторичными факторами.
Факторы, объясняющие первичное бесплодие у женщин, включают в первую очередь анатомические изменения, приводящие к невозможности выполнения органами своих функций аномалии и врожденные пороки развития, приобретенные деформации структур матки. Дисфункции гипоталамуса, гипофиза, яичников, инфекционно-воспалительная патология могут стать как первичными, так и вторичными факторами бесплодия у женщин.
Причины первичной формы бесплодия:
- изменение положения маточного тела в малом тазу,
- аномалии матки.

У здоровой женщины матка имеет незначительный уклон к мочевому пузырю, что позволяет сперматозоидам беспрепятственно достигать труб. Одним из первичных факторов невозможности зачатия является ретропозиция матки и патологическое антефлексио. Первое положение подразумевает избыточный загиб назад, а второе вперед.
Внимание! При седловидной матке возможно наступление самостоятельной беременности и благополучное ее вынашивание.
Двурогая матка, перегородка в полости, двойная матка считаются причинами как невынашивания, так и первичного абсолютного бесплодия.
Инородные тела матки, как причина бесплодия, диагностируются редко. Чаще всего в полости органа обнаруживают остатки внутриматочной спирали.
Гормональный дисбаланс может являться как первичным, так и вторичным фактором бесплодия. Стойкие нейроэндокринные патологические процессы, как правило, становятся причиной первичной формы, а нарушение или дисбаланс в продукции гормонов вторичной. Однако чаще всего женщины сталкиваются с данной формой при отсутствии беременностей в анамнезе.
Гормональное первичное бесплодие часто сочетается с трубным, шеечным или маточным, так как нарушение соотношения гормонов неизбежно сказывается на состоянии внутренних половых органов.
Стрессы, тяжелые заболевания и нарушение питания у девочек в подростковом возрасте могут стать причиной абсолютного бесплодия за счет нейроэндокринной дисрегуляции цикла.
Важно! Основным проявлением гормонального первичного или вторичного бесплодия является отсутствие овуляции.
В основе патогенеза различных форм эндокринного бесплодия является недостаточность второй фазы цикла, а именно низкий уровень прогестерона. Этот гормон играет основополагающую роль в наступлении и развитии беременности. Недостаточность прогестерона может быть вызвана различными причинами:
- травмы или новообразования гипоталамуса, гипофиза, что приводит к их недостаточности, в результате развивается гиперпролактинемия, гипогонадизм,
- дисфункция гипоталамуса или гипофиза нормогонадотропное бесплодие,
- поражение яичников преждевременное истощение после резекции, синдром поликистозных яичников, яичниковое повышение андрогенов,
- надпочечниковое повышение андрогенов,
- гипотиреоз.
Результатом недостатка или дисбаланса гормонов становится:
- нарушение структуры эндометрия, который в норме должен быть трехслойным к моменту имплантации,
- снижение рецептивности эндометрия, в результате чего он становится нечувствительным к действию гормонов,
- нарушение двигательной способности труб, при этом яйцеклетка не продвигается к матке,
- выкидыш на раннем сроке.
Рост массы тела или выраженный ее недостаток, избыточный рост волос на теле, нарушение регулярности и характера менструации должны стать поводом для обследования на предмет гормонального фактора бесплодия.
Как правило, такие заболевания, как синдром Иценко-Кушинга, гипертиреоз, гипотиреоз становятся причиной первичного бесплодия.
Одной из форм эндокринного бесплодия считают синдром поликистозных яичников, когда на фоне гиперандрогении, нарушения баланса ФСГ и ЛГ, фолликулы трансформируются в кисты, подавляется механизм овуляции. Заболевание имеет общность патогенеза с нарушением толерантности к глюкозе. Ановуляторные циклы при СПКЯ становятся причиной первичного или вторичного бесплодия.
Беспорядочные половые связи в подростковом возрасте нередко становятся причинным фактором первичного бесплодия. Современная структура инфекций, передающихся половым путем, представлена следующим образом:
- хламидиоз, уреаплазмоз, микоплазмоз лидируют среди причин инфекционного первичного бесплодия, так как протекают практически бессимптомно, но формируют эндометрит, сальпингоофорит, аднексит,
- вирусы папилломы человека, генитальный герпес, цитомегаловирус подавляют местный иммунитет, способствуют инвазии патогенных бактерий и усугубляют течение хламидиоза, микопламоза, уреаплазмоза,
- гонорея нечасто регистрируется в современной венерологии, однако, гонококки приобрели устойчивость к антибиотикам и способность вызывать слабую симптоматику,
- вагинальный дисбиоз на фоне несоблюдения личной гигиены и частых половых инфекций.
Важно! Вирусы обеспечивают не только высокий риск бесплодия, но и вероятность формирования дисплазии и рака шейки матки.
Инфекционные патологии половых органов выступают провоцирующим фактором первичного и вторичного бесплодия. Острые инфекции, вовремя поддающиеся лечению, не являются препятствием для зачатия. Но последствия в виде эндометрита, аднексита, сальпингита могут привести к стойкой форме бесплодия.
Ведущим провоцирующим фактором первичного бесплодия у мужчин являются перенесенные инфекции в детстве. Так, эпидемический паротит при котором в процесс вирусной инфекции были вовлечены яички, приводит в 25% случаев к абсолютному бесплодию.
В основе патогенеза первичной формы бесплодия у мужчин лежит прямое повреждение клеток-предшественников сперматозоидов. Аутоиммунный процесс, который сопровождает вирусные инфекции приводит к необратимым последствиям со стороны сперматогенеза.
Гипогонадизм еще одна причина невозможности зачатия ребенка ввиду дисбаланса гормональных функций гипоталамуса, гипофиза и яичек. Причины заключаются в генетических аномалиях, крипторхизме, травмах яичек.
Довольно распространенное явление варикоцеле и гидроцеле у новорожденных мальчиков при отсутствии своевременного лечения может стать причиной первичного бесплодия.

Приобретенные патологии половых органов в результате перенесенных инфекций, гормональных и метаболических нарушений становятся причиной вторичного бесплодия у мужчин и женщин.
Лидирующую позицию среди факторов, провоцирующих отсутствие зачатия при наличии его в анамнезе, занимает шеечный фактор. Маточные формы бесплодия также не уступают в структуре проблем с наступлением беременности.
Невозможность проникновения сперматозоидов в канал шейки матки формирует цервикальное бесплодие. Причин тому может быть несколько:
- половые инфекции и, как следствие, дисплазия, эндоцервицит, кондиломатоз шейки матки,
- рубцевание цервикального канала после конизации, диатермокоагуляции, разрывов в родах,
- изменение кислотности влагалища при дисбиозе и молочнице, приводящее к гибели сперматозоидов в цервикальном канале,
- наличие полипов, шеечной миомы (механические факторы),
- выработка антител к сперматозоидам в шеечном канале при иммунологическом бесплодии.
Шеечное бесплодие в сравнении с остальными факторами легче поддается лечению. Если патология шейки матки сочетается с другими заболеваниями половых органов, терапия затягивается и может не привести к должному результату.
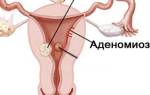
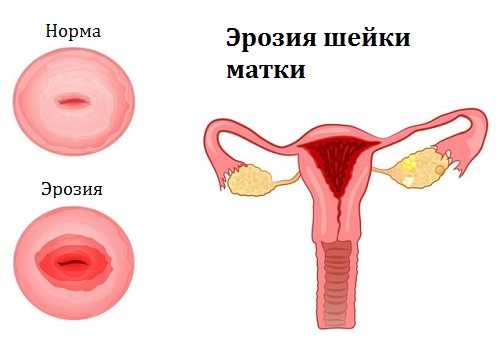
Патологическое разрастание внутреннего маточного слоя эндометрия в атипичных, нехарактерных местах, приводит к бесплодию.
Важно! Одним из проявлений эндометриоза являются выкидыши на ранних сроках, ввиду недостаточности прогестерона, повышения сократительной активности миометрия.
Причиной невозможности зачатия является:
- нарушение структуры эндометрия при внутренней форме заболевания аденомиозе, когда клетки эндометрия прорастают в толщу матки,
- спайки в полости таза, в области труб при соответствующей локализации очагов эндометриоза,
- кисты яичников,
- нарушение овуляции на фоне повышения эстрогенов,
- болезненный половой акт.
Вторичный фактор бесплодия у женщин, представленный внутренним и наружным эндометриозом, регистрируют в 20-35% случаев.
Патология фаллопиевых труб и спаечный процесс в полости малого таза часто сочетаются друг с другом, поэтому такую форму бесплодия называют трубно-перитонеальной. Регистрируют симптомокомплекс у 20-30% бесплодных женщин.
Данная разновидность бесплодия чаще всего является причиной вторичной его разновидности. Провоцирующими факторами являются:
- хламидиоз, уреа и микоплазмоз на фоне вирусных инфекций генитального тракта,
- аппендэктомия,
- синдром Ашермана,
- чистки матки,
- гиперандрогения,
- гистеросальпингография, гидротубация,
- эндометриоз.
На фоне длительной хронической инфекции активируются и синтезируются в избыточном количестве медиаторы воспаления и биологически активные вещества (простагландины, тромбоксан, интерлейкины), формируются соединительнотканные тяжи, которые спаивают между собой стенки труб, а также полости матки. Зачастую причиной вторичного бесплодия становится скопление воспалительного транссудата в трубах гидросальпинкс.
При синдроме Ашермана ведущим провоцирующим фактором становятся чистки. Некоторые изменения в работе иммунной системы приводят к агрессивному ее реагированию на оперативные вмешательства в матке. После кюретажа начинает интенсивно разрастаться соединительная ткань.
Повышение содержания мужских половых гормонов и их метаболитов также провоцирует спаечный процесс.
В результате данной формы вторичного бесплодия яйцеклетка теряет способность проникнуть из фолликула в маточную трубу, где происходит встреча ее со сперматозоидом и оплодотворение.
На фоне избытка эстрогенов у женщин часто диагностируют такие причины вторичного бесплодия, как гиперплазию эндометрия, миоматоз.
Гиперпластический процесс эндометрия представляет собой результат гормонального дисбаланса в пользу избытка эстрогенов. На фоне увеличения фракции эстрадиола клетки внутреннего маточного слоя делятся, растут, эндометрий увеличивается в своей толщине. На фоне гиперэстрогении не происходит овуляция, соответственно, эндометрий не переходит во вторую секреторную фазу.
Источником повышенного эстрадиола при гиперпластических процессах является стенка фолликула. В первую фазу цикла по мере роста фолликула его стенками вырабатывается эстрадиол, но размер фолликула не достигает необходимого для овуляции размера, разрыва не происходит ввиду дисбаланса выработки ФСГ и ЛГ. В результате фолликул останавливается в развитии и стенки его постоянно продуцируют гормон, эндометрий нарастает и, спустя некоторое время, открывается кровотечение.
Толщина эндометрия при гиперплазии достигает величины более 14 мм, что приводит к профузным кровотечениям.
Обильные месячные, нередко проявляющиеся профузным кровотечением, требующим госпитализации, являются лидирующим признаком гиперплазии. Менструации характеризуются нерегулярностью, нередко возникают скудные менструальноподобные кровотечения с короткими интервалами (20-22 дня), которые иногда сменяются обильными месячными.
Избыточный рост эндометрия описывается диффузной формой, касающейся всей внутренней поверхности матки, и очаговой, проявляющейся полипами. Гиперплазия и полипы опасны не только развитием бесплодия, но и злокачественным перерождением.
Внимание! Причиной бесплодия при гиперплазии и полипах является невозможность имплантации эмбриона и отсутствие овуляции.
Полипы или очаговая гиперплазия эндометрия отличаются по своей гистологической структуре:
- железистые,
- железисто-кистозные,
- железисто-фиброзные,
- фиброзные,
- аденоматозные.
Все формы гиперплазии и полипов считаются фоновым предраковым процессом, но аденоматозные формы являются наиболее опасными в плане малигнизации.
Миомы матки также считаются результатом гиперпластических процессов, однако, источником роста являются клетки среднего маточного слоя миометрия. Миомы как причина бесплодия отличаются следующим:
- подслизистые субмукозные миомы наиболее частая причина вторичного или первичного бесплодия, так как данные образования растут в полость матки и делают имплантацию невозможной,
- миомы в толще матки интрамуральные могут вызвать бесплодие при размерах более 5 см, небольшие миомы могут быть диагностированы уже после зачатия,
- наружные опухоли субсерозные миомы не препятствуют зачатию и вынашиванию при размерах до 5 см. Более крупные миомы могут нарушить процесс вынашивания плода.
Миомы являются причиной первичного бесплодия в 30% случаев. Миомы также сопровождаются гиперэстрогенемией и недостаточностью прогестерона, соответственно, бесплодие наступает из-за отсутствия овуляции и механического препятствия беременности.
Причины вторичного мужского бесплодия:
- травмы яичек,
- хронический простатит,
- аденома простаты,
- воздействие различных видов излучений на область половых органов,
- опухоли гипофиза,
- травмы головы,
- цирроз печени,
- анорексия,
- почечная недостаточность.
Вторичное бесплодие проявляется не только невозможностью зачатия, а также признаками недостатка тестостерона при поражении яичек.
Если отток спермы нарушен из-за инфекционных осложнений на семенных пузырьках, семявыносящих протоках, продукция тестостерона остается нормальной, но зачатие не наступает, так как сперматозоиды не могут проникнуть в резервуар.
К наиболее ярким признакам первичного бесплодия у девушек относятся:
- отсутствие месячных,
- редкие месячные (1-2 раза в год)
- недоразвитие молочных желез,
- избыточное оволосение,
- акне.
При аномалиях матки и шейки не исключено появление боли внизу живота, скопление менструальной крови при нарушении ее оттока, болезненный половой акт.
Вторичная форма проявляется:
- обильными менструациями, кровотечениями при гиперплазии, субмукозных миомах, аденомиозе,
- кровянистыми выделениями в середине цикла, перед и после месячных при гормональном дисбалансе, аденомиозе,
- болями в животе при поворотах, подъемах, во время половой близости при спаечном процессе в малом тазу,
- патологическими выделениями, зудом,
- болезненным половым актом, кровянистыми выделениями при патологиях шейки матки.
Признаки первичного бесплодия у мужчин:
- избыток массы тела,
- гинекомастия,
- анемия,
- маленький размер яичек,
- женоподобное телосложение,
- ослабление роста волос на лице.
Симптомы вторичного бесплодия у мужчин обусловлены вовлечением в процесс простаты, семенных пузырьков, яичек:
- половые дисфункции, нарушение потенции,
- расстройства мочеиспускания,
- боли в области поясницы, промежности, яичек, прямой кишки.
Специфичных признаков невозможности зачатия нет, для каждого заболевания характерны свои симптомы. Основным проявлением у мужчин и женщин считается отсутствие желанной беременности при активном планировании.
Диагностические методы подразделяются на инструментальные, лабораторные и анамнестические.
У женщин, обратившихся к врачу по поводу бесплодия, в первую очередь проводится сбор анамнеза по схеме, рекомендуемой ВОЗ:
- Характер менструального цикла: возраст начала месячных, цикличность и регулярность, количество дней кровотечения и обилие, присутствие кровянистых выделений, не связанных с месячными, болевой синдром.
- Наличие гинекологических заболеваний у матери и бабушки.
- Наличие фактов беременности, родов, абортов, выкидышей, замерших беременностей, количество.
- Длительность отсутствия запланированной беременности.
- Прием оральных контрацептивов и других гормональных средств, касающихся репродуктивной системы.
- Заболевания, не связанные с репродуктивной системой: болезни щитовидной железы, сахарный диабет, инфекционные патологии хронического характера (вирусные гепатиты, туберкулез), онкологические болезни.
- Прием сильнодействующих лекарств.
- Наличие в анамнезе оперативных вмешательств на внутренних половых органах и кишечнике.
- Факт перенесенных ИППП, а также указание на воспалительные патологии малого таза.
- Перенесенные патологии шейки матки в анамнезе.
- Наличие выделений любого характера из молочных желез.
- Вредные привычки.
- Регулярность половой жизни, наличие постоянного полового партнера, способы предохранения и наличие болезненности, кровянистых выделений после сексуального контакта.
Общее предварительное обследование включает:
- измерение массы тела, роста, расчет индекса массы тела. При ИМТ более 30 назначается консультация эндокринолога и дополнительные исследования,
- осмотр кожных покровов. Обращают внимание на наличие угрей, лишних волос на лице, растяжек на теле,
- пальпация молочных желез,
- двуручная пальпация матки, придатков,
- осмотр шейки матки и кольпоскопия.
Обязательное лабораторное исследование:
- мазок из уретры, заднего свода влагалища, канала шейки матки на флору,
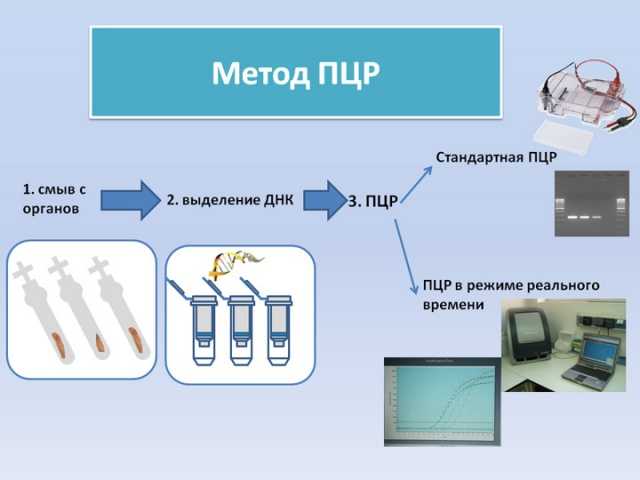
- мазки на ИППП методом ПЦР (вирусы папилломы высокого онкогенного риска, цитомегаловирус, простой герпес, хламидии, микоплазмы),
- посев вагинального отделяемого на флору и чувствительность к антибиотикам,
- анализы крови на наличие антигенов вируса гепатита В, С, вируса иммунодефицита человека,
- анализы на краснуху.
Минимальный набор анализов и методов исследования обязателен к исполнению.
Важно! После предварительной диагностики при выявлении половых инфекций назначается лечение.
По окончании лечения спустя месяц выполняют контрольную диагностику. При выявлении признаков сопутствующей патологии назначают консультации смежных специалистов.
Диагностическая гистероскопия, лапароскопия используются как дополнительный метод оценки состояния маточной полости, труб, полости таза.
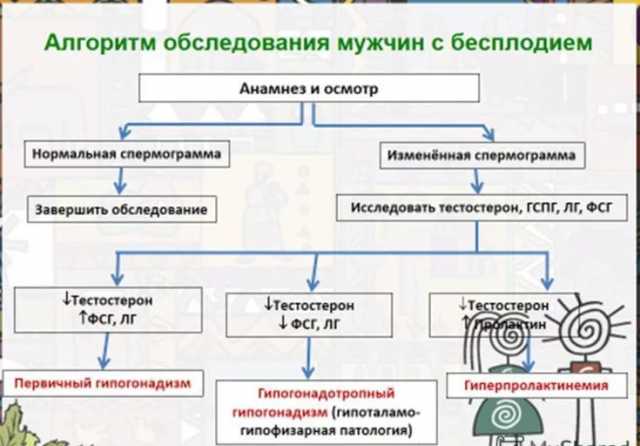
Мужчины также сдают анализы из уретры на ИППП, выполняют УЗИ органов малого таза и простаты, сдают спермограмму. При необходимости выполняют КИ и МРТ таза.
В процессе выяснения причины невозможности зачатия важным является прохождение диагностики у обеих половых партнеров. При этом выделяют ряд исследований, необходимых на первоначальной диагностики. Гормональный скрининг у женщин выполняется при жалобах на отсутствие беременности, выкидыши, нерегулярный менструальный цикл, обильные месячные, кровянистые выделения вне менструации.
Исследованию подлежат как при подозрении на первичную, так и на вторичную формы бесплодия:
- уровень ФСГ, ЛГ, эстрадиола, пролактина, мужских половых гормонов и их метаболитов (свободный тестостерон, ДЭА-сульфат, 17-ОН-прогестерон), антимюллеров гормон, пролактин на 2-5 день цикла,
- тиреотропный гормон, свободный тироксин, антитела к различным белкам щитовидной железы,
- половые стероиды, связывающие глобулины (ПССГ) при симптомах гиперандрогении и отсутствии их повышения в крови,
- прогестерон спустя неделю после свершившейся овуляции.
Диагностика гиперпролактинемии выполняется после двукратного исследования крови. Зачастую этот гормон повышен при гипотиреозе, эндометриозе, опухоли гипофиза.
Повышение уровня ФСГ может свидетельствовать о возможном истощении яичников, приближающейся менопаузе, дисгинезии гонад. При истощении яичников также одновременно снижен и АМГ.
Снижение ФСГ, ЛГ и эстрадиола говорят о такой причине вторичного или первичного бесплодия, как недостаточность гипоталамуса и гипофиза. Именно этот фактор зачастую и является причиной первичного бесплодия.
Повышение количества эстрогенов наблюдают при миомах, эндометриозе, гиперплазии эндометрия.
Трактовка результатов анализа на андрогены:
- высокий уровень ДЭА-сульфат, 17-ОН-прогестерона свидетельствует в пользу патологии надпочечников,
- умеренное повышение свободного тестостерона говорит о яичниковом происхождении гиперандрогении, что часто наблюдают при СПКЯ, ожирении.
Важно! Эффект мужских половых гормонов у женщин может усиливаться на фоне недостатка ПССГ. Если отмечается снижение ПССГ, подозревают заболевания печени, гипотиреоз, сидром Иценко-Кушинга.
Гормональные пробы необходимы для выяснения истинной причины вторичного и первичного бесплодия. Если введение гонадолиберина вызывает рост уровня ФСГ и ЛГ через полчаса (до 2 часов), то причину первичного или вторичного бесплодия связывают с патологией гипоталамуса.
При подозрении у женщины поликистоза яичников, наличии ожирения выполняют тест на толерантность к глюкозе, определяют уровень гликированного гемоглобина, инсулина.
УЗИ органов малого таза выполняют всем женщинам, обратившимся с жалобами на возможное бесплодие. Выполняют его в различные сроки. Традиционно проводят УЗИ сразу после окончания менструации, но при подозрении на эндометриоз, полипы матки, гиперплазию эндометрия необходимо выполнить исследование во вторую фазу цикла.
УЗИ необходимо для выполнения фолликулометрии и подтверждения овуляции. Ультразвуковой метод подтверждения овуляции является самым надежным при диагностике первичной и вторичной разновидности бесплодия.
Тесты на овуляцию, измерение базальной температуры уступают по результативности ультразвуковому методу. С помощью УЗИ удается определить формирующийся доминантный фолликул, темпы его роста, разрыв (овуляцию), образование желтого тела. УЗ-признаком свершившейся овуляции является наличие 2-3 мл жидкости позади матки в середине цикла.
УЗИ молочных желез также считается необходимым при диагностике первичной и вторичной формы бесплодия. При гиперэстрогении часто определяется гиперплазия протоков, кисты и фиброаденомы.
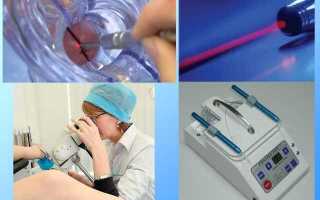
Гистероскопия подразумевает введение в маточную полость эндоскопического прибора, оснащенного видеокамерой. Гистероскопию проводят под общей анестезией, процедура занимает 20-40 минут. Врач получает возможность оценить состояние полости, устьев труб. Процедура выполняется при подозрении на первичное и вторичное бесплодие, позволяя выявить:
- синехии, спайки в полости матки,
- гиперплазию внутреннего маточного слоя,
- аденомиоз,
- миомы субмукозной (подслизистой) разновидности,
- полипы,
- аномалии развития матки (двурогая, седловидная, с перегородкой и др.).
Заболевания, выявленные при гистероскопии, являются причинами как вторичного, так и первичного бесплодия.
Внимание! В процессе гистероскопии выполняют как диагностические, так и лечебные процедуры. Осмотр, биопсия, выскабливание позволяют определить причину первичного или вторичного бесплодия.
Для выяснения проходимости труб выполняется гистеросальпингография, подразумевающая введение контрастного вещества. На рентгеновской пленке удается рассмотреть, как прошло вещество сквозь матку и трубы, есть ли дефекты наполнения.
Специалисты отмечают, что для диагностики патологии труб более результативным методом является лапароскопия, а заболеваний маточной полости гистероскопия.
Лапароскопическая операция в рамках диагностики первичного и вторичного бесплодия позволяет обнаружить патологию, не определяющуюся по УЗИ. В частности, трубно-перитонеальную форму бесплодия без труда удается диагностировать во время операции. Хирург получает возможность видеть спайки, грубые сращения, перекруты, пережатия труб, смещение матки и придатков. С помощью специального химического вещества, которое вводят в просвет трубы, уточняют их проходимость.
К необходимым инструментальным методам при диагностике первичного, а также вторичного фактора бесплодия, инициированного повышением пролактина, относят МРТ или КТ турецкого седла.
В рамках поиска источника повышенных андрогенов у женщины выполняют биопсию надпочечников и яичников.
Основной метод диагностики как первичной, так и вторичной формы бесплодия у мужчин исследование спермы.
МАР-тест, показывающий значений более 30%, свидетельствует об иммунном факторе бесплодия, что означает необходимость применения вспомогательных репродуктивных технологий. Наличие мужских антиспермальных антител является прямым показанием для ЭКО.
Лечение мужского и женского первичного и вторичного бесплодия проводится с использованием медикаментов, оперативных вмешательств, ЭКО и комбинации методик. Продолжительность консервативного лечения бесплодия как первичной, так и вторичной формы должна длиться не более 2 лет, после чего применяют ВРТ, а у женщин старше 38 лет сразу приступают к методике искусственного оплодотворения.
Терапию эндокринного бесплодия продолжают 3-4 месяца и проводят повторную диагностику. При отсутствии ожидаемого эффекта прибегают к хирургическому лечению.
Многих пациенток волнует, при бесплодии 2 степени у женщин можно ли забеременеть самостоятельно? После прохождения курса лечения бесплодия парам дается время от 6 месяцев до 2 лет для активного планирования, при безуспешности попыток проводят ЭКО.
Гормональную терапию используют для лечения практически всех причин бесплодия у женщин. Применяют следующие средства:
- препараты прогестерона (Дюфастон, Норколут) при недостаточности второй фазы, при эндометриозе и миомах на протяжении 6 месяцев,
- оральные контрацептивы назначают после удаления полипов, миом, выскабливания на 4-6 месяцев,
- терапию эндометриоза, миом, гиперплазии эндометрия в рамках борьбы с первичной и вторичной формой бесплодия, проводят агонистами ГнРГ (Бусерелин, Трипторелин, Госерелин),
- Бромокриптин, Достинекс, Прамипексол с целью снижения пролактина,
- Тироксин для восстановления функций щитовидной железы.
Зачастую при поликистозе, ожирении приходится применять не только диетические принципы, но и пить препараты, в частности, Метформин (для снижения глюкозы), Сибутрамин (с целью быстрого снижения веса).
С целью стимуляции собственной овуляции назначают препараты человеческого ФСГ (Гонал, Альтепур, Пурегон, Элонва) при повышенном ЛГ, например, при СПКЯ. Кломифен считается устаревшим средством для стимуляции овуляции, подразумевающим широкий спектр побочных эффектов.
Важно! Инфекционные поражения лечат антибактериальными препаратами после выяснения результата бак посева.
Лечение у мужчин подразумевает полное исключение алкоголя, никотина, тепловых воздействий на простату. Принимают витаминные средства и минералы (цинк, селен, витамины А, Е, С, группы В, омега-кислоты), антибиотики при инфекциях, иммуномодуляторы и ферменты, потенцируют эффект с помощью физиотерапии. Восстановить сперматогенез удается не всегда, поэтому самым распространенным способом лечения мужского бесплодия становится ЭКО.
В рамках комбинации медикаментозного лечения бесплодия и хирургических тактик используют народные средства как у женщин, так и у мужчин. Применяют следующие растительные компоненты у женщин:
- красная щетка,
- боровая матка,
- шалфей,
- горец птичий,
- крапиву,
- подорожник.
При лечении вторичного и первичного бесплодия у мужчин применяют экстракт пальмы ползучей, сливы африканской, тыквенные семечки и масло. Прием народных средств должен быть согласован с врачом.
Виды оперативных вмешательств при бесплодии:
- лапароскопия и лапаротомия (удаление миом и кист яичников, рассечение спаек, пластика труб),
- гистерорезектоскопия (удаление внутриматочных полипов и миом),
- выскабливание.
Хирургическое лечение первичного и вторичного бесплодия главным образом проводится при трубно-перитонеальном факторе. Выполняют пластику труб лапароскопическим доступом:
- освобождают трубы от спаек,
- восстанавливают вход в маточную трубу со стороны яичника,
- создают новое отверстие в трубе,
- разделяют спайки между органами.
В процессе лапароскопии удаляют не только спайки, но и субсерозные, интрамуральные миомы, эндометриоидные очаги, кисты яичников, являющихся частыми причинами вторичного бесплодия.
После операции восстановления проходимости маточных труб назначается лечение, которое подразумевает прием антибактериальных, противовоспалительных, ферментных средств. По окончании курса проводят стимуляцию овуляции или ЭКО.
Противопоказания к восстановительной лапароскопии при лечении вторичного бесплодия:
- возраст женщины старше 37 лет,
- активное острое воспаление в малом тазу и матке,
- спаечный процесс 3-4 степени (синдром Ашермана),
- наличие в анамнезе пластических операций на трубах (повторные не проводят),
- туберкулез матки и других репродуктивных органов.
Внимание! Наибольшая вероятность наступления естественной беременности после пластики труб наблюдается в течение первых 6 месяцев, поэтому специалисты рекомендуют активное планирование с первого цикла после вмешательства.
При отсутствии эффекта от медикаментозного лечения СПКЯ применяют хирургический метод, заключающийся в каутеризации яичников. В процессе лапароскопии проводят насечки на плотной белочной оболочке, а также частичную резекцию.
Лапароскопическое вмешательство проводится и в рамках избавления от очагов эндометриоза в полости малого таза. Участки прижигают, иссекают спайки, пунктируют или резецируют шоколадные эндометриоидные кисты яичников.
Миомы, расположенные в толще матки и на наружной поверхности размером до 10 см подразумевают лапароскопическое удаление. Размер более 10 см подразумевает полостную операцию.
Состоятельность швов на матке эффективнее при лапаротомии, а после лапароскопической операции во время беременности возрастает риск расхождения маточного шва.
Как правило, миомы подлежат удалению при их множественном характере и больших размерах (более 5 см). Подслизистые миомы являются абсолютным показателем для удаления (гистерорезектоскопия).
Кисты яичников любого характера, удаляемые при лапароскопии, могут стать причиной снижения резерва яйцеклеток. Поэтому после операции рекомендуют активное планирование или применение ВРТ.
В рамках лечения первичного и вторичного бесплодия чаще всего применяют именно комбинированные методики: удаление миом, полипов, чистка полости матки всегда сопровождаются гормональным лечением.
Помимо сочетания медикаментозного и хирургического лечения, используют и неспецифические способы. Наиболее популярными являются:
- гирудотерапия,
- плазмаферез,
- физиолечение,
- иммуноглобулинотерапия.
Не рекомендуется полагаться в лечении первичного и вторичного факторов бесплодия только лишь на неспецифические способы. Потерянное время стоит снижения шансов на беременность, повышения материальных затрат. Физиотерапия, народные способы должны применяться в рамках комбинированной терапии.
Наличие лишнего веса (ИМТ более 30), СПКЯ подразумевает снижение калорийности питания.
Безуспешность консервативных и хирургических методик лечения первичного и вторичного бесплодия является поводом для применения вспомогательных репродуктивных технологий.
Мужское бесплодие подразумевает использование ИКСИ, ПИКСИ и ИМСИ в программе ЭКО. Методики подразумевают:
- искусственное введение сперматозоида в яйцеклетку после предварительно отбора по таким качествам, как отсутствие патологии головки, хвоста, максимальная подвижность (ИКСИ),
- ИКСИ с предварительной оценкой морфологии сперматозоида (ИМСИ),
- использование чашки ПИКСИ для специального отбора самого сильного сперматозоида с помощью гиалуроновой кислоты (входит в ИКСИ).
Лечение вторичного бесплодия у женщин с помощью ЭКО может проводиться с применением короткого и длинного протокола. Эндометриоз, гиперплазия, множественные миомы считаются поводом для использования длинного протокола, продлевающегося 1,5-2 месяца. В его основе лежит первичная блокада производства собственных гормонов для искусственного воссоздания нормального. В результате получают равномерный рост нескольких фолликулов, большое количество яйцеклеток.
Женщины с первичным бесплодием по поводу аномалий строения половых органов, истощением яичников, иммунологическим фактором, используют короткий протокол ЭКО, имеющий продолжительность, равную 21-28 дню.
Бесплодие неясного генеза, когда объективную причину не удалось найти, считается поводом для выполнения внутриматочной искусственной инсеминации.
Не рекомендуется проводить более 5 процедур введения спермы. После неудавшихся попыток ВМИ следует пройти повторную диагностику. ВМИ при вторичном бесплодии, инициированном шеечным фактором, является ведущим способом лечения.
Профилактика формирования бесплодия:
- гармония и моногамность половых отношений,
- своевременное и полноценное лечение половых инфекций,
- тщательный выбор оперативных тактик при необходимости хирургических вмешательств на шейке матки (радиоволны, лазерные технологии, криодеструкция),
- планирование беременности,
- контрацепция,
- избегание чисток (прерывание беременности до 5-6 недель).
Ежегодное посещение гинеколога и прохождение минимального набора исследований поможет предотвратить опасные последствия для репродуктивного здоровья.
Исход лечения первичного и вторичного бесплодия у женщин и мужчин определяется правильностью назначенной терапии, полнотой диагностических мероприятий. Обследование обеих половых партнеров, комбинированное и своевременное квалифицированное лечение помогает парам стать родителями даже при запущенном бесплодии.